事業者の義務?ストレスチェック制度について解説!
そもそもストレスチェック制度とは何でしょうか。
ストレスチェックとは、ストレスに関する質問票に労働者が記入し、それを集計分析することで、自分のストレスがどのような状態にあるのかを調べる簡単な検査です。
(厚生労働省, ストレスチェック導入マニュアルより)
2015年12月から、労働安全衛生法という法律の改正にともなって、労働者が50人以上いる全ての事業所では、年に1回、ストレスチェックをすべての労働者に対して実施することが義務付けられました。
何のためにストレスチェックが義務付けられたのでしょうか。ストレスチェックが開始された背景には、メンタルヘルスの不調による労災件数の増加や、過労による自死の増加がありました。
そこで、労働者が自分のストレスの状態を自覚して、ストレスをためすぎないように対処したり、ストレスが高いと判定された場合、医師の面接や仕事の軽減、職場環境の改善につなげることができるようにしようという事になりました。
ここまで、ストレスチェック制度について解説してきました。それでは、メンタルヘルス不調を未然に防ぐための「高ストレス者」の選定について、詳しくご説明していきます。
高ストレス者の基準とは?判定方法にも種類がある?
それでは、ストレスが高いと判定された「高ストレス者」はどのような基準で選定されているのでしょうか。その方法にも2つの種類があります。
厚生労働省が定める高ストレス者の基準
厚生労働省が定める高ストレス者の判定方法は以下の2種類があります。
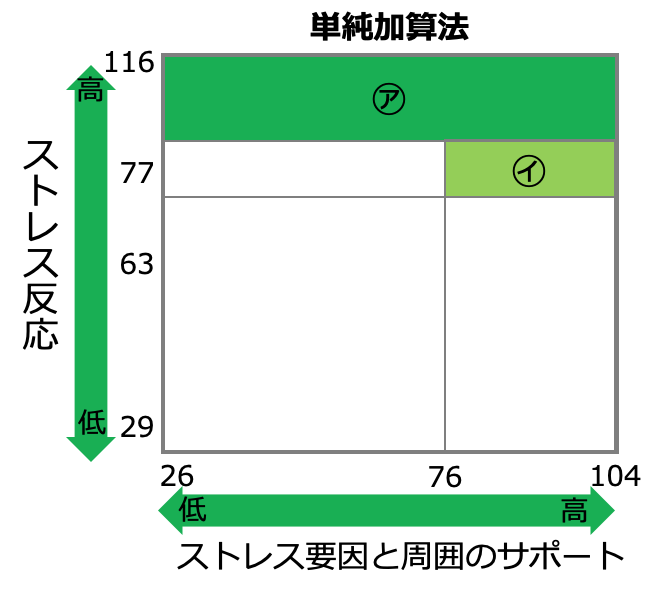
・単純加算法
単純加算法では、労働者が記入した57項目の質問票の各質問項目の点数を、質問票に記されている領域A〜Cごとに合計して点数を出します。(質問項目によって高ストレス寄りの回答は異なりますが高ストレス寄りの回答をするほど点数が高くなるように、4段階で評価します。)
この方法では、特別な手順を踏むことなく簡単に算出できることがメリットです。
具体的に高ストレス者の選定基準は以下のようになります。
ストレス反応の評価点の合計が77点以上であること
ストレス要因と周囲からのサポートの合算の評価点の合計が76点以上かつ、領域Bの評価点の合計が63点以下であること
この方法を図にすると次のようになります。(ア及びイに該当するのが高ストレス者)
・素点換算表による減算法
素点換算表による減算法では、厚生労働省が発表している素点換算表を用います。
この方法では、計算方法がやや複雑で分析のためのツールが必要というデメリットがある一方で、男性女性の性別の差異や、尺度ごとの評価を考慮してより詳細なストレスの状況を把握できるというメリットがあります。
これを用いて、ストレスチェックの質問票の各質問項目から調べたい尺度ごとの得点に変換します。そして、尺度ごとの得点を、ストレスの高いほうが1点、低いほうが5点となるような5段階評価へさらに変換し、その評価点の尺度のさらに上位概念である領域ごとの合計を基準に用います。
具体的に高ストレス者の選定基準は以下のようになります。
1.ストレス反応の評価点の合計が12点以下であること
2.ストレス要因と周囲からのサポートの合算の評価点の合計が26点以下かつ、領域Bの評価点の合計が17点以下であること
この方法を図にすると次のようになります。(ア及びイに該当するのが高ストレス者)
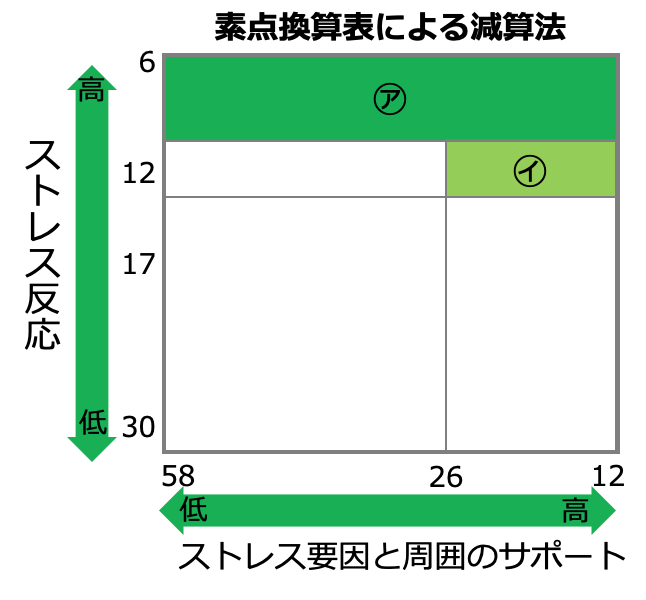
単純加算法では点数が高いほど高ストレスになるのに対し、素点換算表による減算法では点数が低いほど高ストレスになることに注意が必要です。
これらの判定法は、高ストレス者にあたるのが受検者の統計データ全体の1割、アにあたる人数とイにあたる人数の比が8:2になるように設定されています。
ですが、もし産業医が職場に来る機会が少なく、高ストレス者の面接に十分対応しきれない場合などに、事業場の衛生委員会が独自に定める高ストレス者の基準を用いることもあります。
ここまで、高ストレス者をどのように選定するのか、その仕組みについて解説してきました。
次は、そのようにして選定された高ストレス者にどのように対応するのか、お伝えしていきます。
高ストレス者の面接指導は誰が行う?内容と流れを解説!
上記のようにして高ストレス者と判定され、面接指導が必要と判定された労働者が申し出た場合には医師による面接指導を実施することが義務付けられています。
それでは、面接指導はどのような流れで行われるのでしょうか。
まず、ストレスチェックの実施者の判定に基づきストレスチェックの面接対象となった場合にはが本人に通知された結果に面接対象者である旨が記載されます。
例えば、高ストレス者であっても、すでに通院している人や産業医の面談を受けている人などは実施者の判断によって面接の対象外となる事もありうるため面接指導の対象者かどうかの判断は、ストレスチェックの実施者が決めます。
面接指導の対象者になった人に対しては、実施者は面接指導を勧め、本人が面接指導を申し出やすいように環境を整えるのが望ましいでしょう。特に医師面接を受けた事やその結果によって人事上の不利益を被る事がない事は強調しておくべきでしょう。
また、注意しなくてはならないのは、面接指導を申し出た場合には、ストレスチェック結果を事業者に共有する同意をしたとみなされること、面接指導の結果に応じて就業上の措置がとられる可能性があることです。これらのことをあらかじめ本人に伝える必要があるでしょう。
本人から申し出があった場合、1ヶ月以内に医師による面接指導を行うのが望ましいとされています。
面接指導を行う医師として最も推奨されているのは、普段からその職場環境について詳しい知識を持っている専属や嘱託の産業医です。外部の医師に委託することもできますが、その場合でも産業医としての経験を有している医師が良いでしょう。
医師が聞き取る事項としては、ストレスチェックの3領域の話に加えて、次のようなものがあります。
1.勤務の状況(労働時間、業務内容など)
2.心理的な負担の状況(抑うつ症状など)
3.2の他の心身の状況(健康診断結果、生活状況など)
これらをもとに、労働者本人へ指導や助言の実施を行います。
その後、面接指導の結果は事業者に報告します。このとき、就業上の措置が必要とされた場合には、「就業上の措置に係る意見書」とともに報告します。就業上の措置とは、例えば、就業場所の変更、就業内容の変更、労働時間の短縮、などが挙げられます。
高ストレス者の面接指導はオンラインでも良い?
なお、新型コロナウイルスの感染拡大に伴い、「面接指導をオンラインでやっても良いだろうか?」と疑問に思っている方もいると思います。
労働者の表情、しぐさ、話し方、声色等も大事な情報であることから、原則的に面接指導は対面で行うことが望ましいとされていますが、ビデオ通話での面接指導も認められています。
ただ、ビデオ通話での面接指導を行う場合には、面接指導を実施する医師が、以下の4要件のいずれかの条件を満たしていることが必須とされていました。
1.面接対象者が所属する事業場の産業医であること
2.過去1年以上にわたって、その事業場の労働者の日常的な健康管理に携わっていたこと
3.過去1年以内に、その事業場の巡視を行ったことがあること
4.過去1年以内に、対象となる労働者に指導などを実施したことがあること
これらをみてみると、面接指導を実施する医師は、その事業場について馴染みがあることが望まれていたことがわかります。
一方で、コロナ禍でオンライン化が求められる中、令和2年の厚生労働省の改正では、4条件を満たさない医師でも面接指導をして良い事になりました。くわしくはこちらを御覧頂けたらと思いますがこれまでは上記の4要件のいずれかが必須となっておりましたが、「望ましい」という記載になっており条件が緩和されている事が分かります。
ここまで、高ストレス者の面接指導の流れや内容について解説してきました。
それでは、高ストレス者が面談を希望しないときはどのような対応をするべきでしょうか。そのことについて次は説明していきます。
高ストレス者が面談を拒否する場合はどうするべき?
高ストレス者が医師による面接指導を申し出た場合、面接指導を実施することは事業者の義務です。
一方で、労働者側には義務がないので、高ストレスで面接指導を勧奨された場合にも、希望しなければ受ける必要はありません。面接指導の労働者に対する強制力がないことに注意しましょう。
それでは、面接指導を受けやすくなるためにはどのような環境づくりが必要でしょうか。
例えば、次のような3点が挙げられます。
1つ目として、面接指導を受ける時間的・心理的余裕がない場合が考えられます。
業務の負担を分散させて面接指導が受けられるように調整したり、面接指導の候補日を増やしたりすることが大切です。また、面接指導の日程調整を会社側が行うなどして、本人にかかる手続きの負担を減らすのも良い策です。
2つ目として、メンタルヘルスの問題を他人に知られたくない場合が挙げられます。
このような場合、産業医にも医師と同様に守秘義務が課せられており、原則は面接指導中にプライベートなことなども話しても安心できることを伝えると良いでしょう。
一方で、面接を申し出ると最終的には事業者が就業上の措置を取るべきかどうか判断する必要があるため、意見書報告書としては事業者に共有される事になるため共有してほしくない内容については意見書報告書に記載しないように医師に伝える事も出来ます。
産業医の存在を普段から周知したりして、気軽に相談できる相手だと認識してもらうことも何よりも大切かもしれません。
3つ目として、面談を受けるメリットを丁寧に説明することが挙げられます。
自分の健康状態に対する自覚が薄かったりする場合があります。メンタルヘルスの不調を早い段階で気づいて対処することで、うつ病などの病気につながることを予防できることを伝えましょう。病気になってしまってからでは、休職せざるを得なくなるなど社会面でも経済面でも辛い思いをすることになるかもしれません。
ここまで、高ストレス者が面接指導を受けやすい環境作りについて説明してきました。
それでは、面接指導を受けた後、実際にどのような措置が取られるのでしょうか? この点について詳しくご説明していきます。
就業上の措置とは?面接指導後に事業者が行うべき対応とは
面接指導が終わったら、医師は必要に応じて「就業上の措置」についての意見書を書き、事業者に提出する必要があります。意見書を書く際には、労働者本人の同意がなくても事業者に提出することはできますが、希望に十分配慮して記載する内容について事前に説明しておくことが望ましいでしょう。
そして、事業者は面接指導を実施してから1ヶ月以内に意見を聴取する必要があります。ただし、労働者の状態が緊急を要する場合には、これより速やかに行う必要があります。
そうして決定する就業上の措置には、次のようなものがあります。
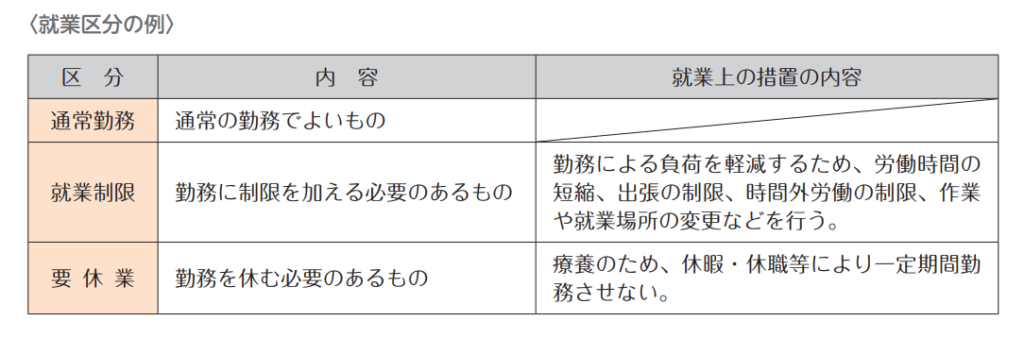
(出典:独立行政法人労働者健康安全機構, 産業医ができること, 2019)
このように、就業上の措置には、「就業制限」として労働時間の短縮・出張の制限・時間外労働の制限・作業や就業場所の変更があり、「要休業」として休暇や休職による勤務の休みがあります。
就業上の措置が決定したら、事業者は産業医の同席のもと、これらについて十分理解が得られるよう労働者に説明し同意を得ると良いでしょう。
放置は危険!高ストレス者にきちんと対応する重要性
ストレスチェックを行って高ストレスを把握した場合、それを放置せずきちんと対処することが重要です。高ストレスを放置していると、うつ病や不安障害、自律神経失調症や適応障害といったメンタルヘルス関連疾患につながりかねません。
このことは貴重な人材の健康を損ねてしまう事での事業への影響はもちろんのこと、事業者としての安全配慮義務の面でのリスクにつながる可能性があります。
まずは、事業への影響としてはメンタルヘルス関連疾患の発症により、休職・退職が増え、生産力や生産性に影響が出てくることが挙げられます。
また、病気を発症してしまった労働者本人から、労災の請求が来たり、場合によっては損害賠償請求等の法的トラブルにも発展します。
この時、もし高ストレス者として把握していたのに放置していた場合は、放置することで疾患になることが予想できた(予見可能性があった)のに、安全配慮義務を怠った、ということでその責任は重くなってしまいます。
これらのことは、企業のイメージにもつながるので、大きな問題だといえるでしょう。そうならないためには、ストレスチェックでストレスについて把握し、メンタルヘルス不調を未然に予防すること、産業医が積極的に面談等を行い労働者のストレスをケアすることが重要になってきます。
今回の記事では、ストレスチェックにおける「高ストレス者」がどのような意味をもっているのかや、高ストレスに対応するための実務について解説してきました。高ストレスに対応して健康経営を目指しましょう!
産業医の人材紹介会社の一つである産業医ドットコムでは、①産業医の紹介と、ストレスチェックの運営を一括で請け負える、②産業医を専門にしている質の高い産業医が豊富に登録している、健康診断やストレスチェックのデータを一元管理するシステムを提供している、などの強みがあります。






